
病気ではなく、人を見る。
患者様のより良い人生を支える。
医師なら誰しもが願うこと。
だけど現実は、手術をした、治療をした
命が助かった患者様がその後どうなったのか?
知るすべがないのが実情ではないのでしょうか?
なんのために医師になったのか。
迷う瞬間が出たのなら
私たちとその答え合わせをしませんか?

リハビリテーション医療は、
これからの時代にますます
必要とされる存在です。

現在、全国の医師約32万3,700人のうち、リハビリテーション科に従事しているのはおよそ2,900人(2024年時点)。専門医を目指す若手医師も徐々に増えてきていますが、まだまだ“マイナー”な領域と言えるかもしれません。
リハビリテーション医療は、脳卒中や整形外科的外傷など、急性期治療を終えた患者様が再び社会へ復帰していくプロセスに関わる医療です。数週間から数か月の入院期間中、患者様とじっくり向き合えるのは、リハビリテーション科ならではの魅力。単に病気を治すのではなく、「その人らしい生活を取り戻すこと」を目的に医療を展開できる領域です。
また、リハビリテーション医療はチーム医療の真髄とも言われます。医師、看護師、セラピスト(理学療法士・作業療法士・言語聴覚士)、介護職、医療ソーシャルワーカー、管理栄養士など、多職種が連携し、患者様ごとに最適なプログラムを組み立てていきます。医師はその中心的役割として、全身管理と診断、治療方針の決定を担います。
義肢装具、痙縮、嚥下障害、高次脳機能障害などの専門知識はもちろん、社会背景まで考慮したオーダーメイドの治療を導くマネジメント力も必要です。現在は、脳神経外科、神経内科、整形外科など、さまざまな診療科出身の医師がリハビリテーション医療の世界に転身し、活躍しています。
「病を治す」から「生活を取り戻す」へ。
次のキャリアに、リハビリテーション科という選択肢を加えてみませんか?

-
一日の仕事の流れONEDAY SCHEDULE
-
8:30
-

出勤・情報収集
着替えた後、まずは電子カルテでその日の予定等を整理します。平均して25~30名の患者様を担当します。
-
8:45
-
病棟
看護師や介護職から病棟での様子、訓練中の様子をセラピストから報告を受けながら担当患者様の情報を整理します。
-
9:15
-

回診
患者様は1日最大3時間の訓練を中心に忙しく過ごされるので、病室で会えないことがしばしば。リハビリテーションセンターや、早朝、訓練が始まる前に病室を回って声をかける医師もいます。
合間に
指示出し看護師、セラピストらからの相談に対して指示出しをしていきます。
※院内ツールはPHSが主。LINEWORKSも活用幅を拡大中です。
-
10:30
-

退院見送り
患者様が退院する時は担当チームで花束を持って見送ります。患者様・ご家族と一緒に喜べる、医師としても嬉しい瞬間です。
-
11:00
-
装具検討会(週2回)
医師・セラピスト・義肢装具士が集い患者様に適した装具の検討をします。
-
11:30
-

入院時IC
入院初日の検査結果を踏まえて患者様、ご家族と治療方針をまとめ、チーム立ち会いのもとご説明します。入院はよほどのことがない限り午前の受け入れです。
合間に
指示出し看護師、セラピストらからの相談に対して指示出しをしていきます。
-
12:00
-

休憩
月1回の医局会はランチミーティング形式で行いますが、それ以外は自分のペースで休憩されたり、事務仕事を進めるなどしながら過ごされます。
※京都大原記念病院は院内食堂と売店、京都近衛リハビリテーション病院はコンビニが隣接しています。
-
13:00
-
回診
担当患者様の午後のリハビリの様子を確認し、必要な指示だしをします。
-
14:00
-

チームカンファレンス(職員のみ)
患者様ごとに構成される多職種チーム内で月1回以上、治療方針等を検討するカンファレンスを行います。30分ルールで要点を絞りながら、患者様一人ずつ丁寧に行います。
-
16:00
-

カンファレンス(ご家族含む)
月1回、患者様とご家族を交え、職員のチームカンファレンスとは別に開催します。検討した方針を提案しながら意向を聞き取り、最終決定します。患者様・ご家族もチームの一員として参加いただく最も重要なプロセスの一つです。
-
16:30
-

デスクワーク
カルテ記録など必要なデスクワークを行います。
-
17:00
-
退勤
-
メッセージMESSAGE
急性期から回復期に転身した、ある医師の話
急性期とは異なる醍醐味
急性期病院に勤務していた頃は、一刻を争う状況で患者様の治療にあたる日々に、大きなやりがいと使命感を感じていました。ご本人やご家族の不安と向き合いながら、治療の結果として無事に退院される姿を見ることに、大きな充実感がありました。
一方で、退院後の患者様がどのように過ごしておられるのかを知る機会は限られており、「あの方は今どうしているだろうか」と思いを巡らせることも少なくありませんでした。
リハビリテーション科(回復期)で働くようになってからは、そうした「その後」の過程にじっくり関わることができるようになりました。これまでに培った臨床経験を活かしつつ、患者様一人ひとりの生活再建に寄り添うこの領域に、新たなやりがいと魅力を感じています。
もちろん、回復期には急性期とは異なる難しさもあります。たとえば、手術のような医師の技量よりも、看護師、セラピスト、介護職、医療ソーシャルワーカー、管理栄養士など、多職種の専門性を統合する「チームのリーダー」としての役割が求められます。最終的には患者様本人、ご家族も含めて密にコミュニケーションを図り、患者様ごとに最適なプログラムを設計・実行していく難しさは、この分野特有の醍醐味でもあります。
また、働き方という面でも、大きな転機となりました。回復期に来られる患者様は多くが症状の安定した方であり、オンコール対応はほとんどありません。結果的に急性期に比べて、生活とのバランスがとりやすくなり、患者様とじっくり向き合いながら、自分自身のワークライフバランスも大切にできるようになりました。

大原グループで働くポイント
-
リハビリテーション科で
専門性を磨ける環境POINT 01
リハビリテーション「専門医」「指導医」が在籍する「認定研修施設」
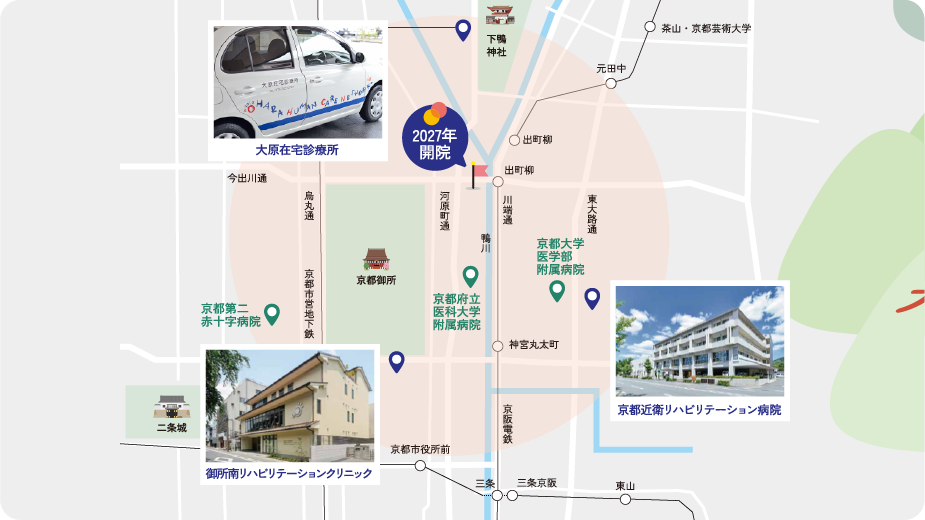
京都大原記念病院グループはリハビリテーション医療拠点として、回復期リハビリテーション病棟を有する「京都大原記念病院(172床)」「京都近衛リハビリテーション病院(100床)」、そして医療保険によるリハビリテーション外来に特化した「御所南リハビリテーションクリニック」の3施設を運営しています。いずれの施設も、高い専門性を備えており、リハビリテーション科専門医・指導医の資格を持つ医師が在籍。特に2つの病院は「日本リハビリテーション医学会認定研修施設(専攻医)」として、専門医の養成にも貢献しています。他科からの転籍を含め、リハビリテーション科に新たに挑戦する医師も、これまでのキャリアを活かしながら、安心して診療に取り組めるような環境を整えています。専門医資格の取得を目指す方はもちろん、取得を予定していない方にもそれぞれの志向や働き方に応じたサポートを行っています。

京都で最も早くからリハビリテーション専門病院として積み上げた実績
京都大原記念病院は、1984年に理学療法士を初めて採用し、本格的にリハビリテーション医療へと歩みを進めました。2000年に回復期リハビリテーション病棟が制度化される以前から、すでにその重要性を認識し、40年以上にわたり着実に実績を積み重ねています。2013年には、医療保険によるリハビリテーション外来に特化した御所南リハビリテーションクリニックを開院。これにより、従来「入院」が前提とされてきたリハビリの枠組みを超えた、新たなモデルを構築しました。大学病院や赤十字病院など、高度急性期医療機関と密に連携し、生活期にある患者様に対しても継続的な診療を提供できる体制を確立。脳血管疾患やパーキンソン病などの神経難病にも対応できる、全国的にも珍しい診療拠点となっています。さらに2018年には、「大原のリハビリを市街地でも再現する」というミッションのもと、京都大学医学部附属病院前に京都近衛リハビリテーション病院を開院。急性期医療との物理的な距離を縮めることで、よりスムーズな地域連携を実現しています。

幅広いリハビリテーション医療の導入
私たちは確かな専門性に基づき、患者様の不安を取り除き、満足を目指すリハビリテーション医療を提供しています。大原という環境を活かした「グリーン・ファーム・リハビリテーション®」は東京科学大学や京都府立医科大学とともに、エビデンス構築に向けた共同研究も進行中です。京都大原記念病院グループの回復期リハビリ病棟には年間約900名が入院し、多様な疾患に対応。高次脳機能障害や認知症など重症患者の受け入れも積極的に行い、rTMS治療やHAL®、自動車運転再開支援講習、ボツリヌス治療、BMI(ブレイン・マシン・インターフェース)など先端技術の導入も推進。tDCS(京都大学連携)など、大学や企業との共同研究にも取り組んでいます。
診療実績
当グループ回復期リハビリテーション病棟(2病院合計272床)には年間約900名の入院があり、脳血管疾患 約6割、運動器疾患 約3割、廃用症候群 約1割となっています。特に京都大原記念病院は高次脳機能障害や認知症など重症度の高い患者も含めて幅広く患者を受け入れています。
学会参加の支援
専門性を高める各種研鑽については以下のような活動支援を行っております。以下に当てはまらない項目も上長と相談のうえ、必要と判断されたものについては支援を行っています。
-
学会参加|年間3回(15万円/年)の学会参加費、交通宿泊費支援
※リハビリテーション科以外の専門医更新などに必要なものも対応可能です。
- 日本リハビリテーション医学会 会費
- 地区医師会 会費
-
-
京都大原記念病院
新築移転POINT 02
幅広く期待が寄せられる新築移転
京都大原記念病院は、1981年の開院から丸45年を迎えました。現在では大原のリハビリテーションとして広く認知される一方で、施設の老朽化が大きな課題となっていました。そうした中、2024年、河原町今出川にある旧伏見宮邸跡地(真宗大谷派所有)に、「ドナルド・マクドナルド・ハウス 京都」の誘致が、京都大学および京都府立医科大学からの提案をきっかけとして正式に決定しました。同施設に隣接し、「京都ハウスと連携しながら、公共の福祉に資する医療・福祉施設」の整備に向けた事業者公募が行われた際、当グループは京都大原記念病院の移転計画を提案。その結果、これまで高度急性期医療機関と連携しながら地域医療に貢献してきた実績が評価され、この地でさらなる発展が見込まれることから、事業者として採択されました。地元紙などでも報道されるなど注目が高まる中、地域・行政・連携医療機関・患者様およびご家族から多くの期待の声が寄せられています。京都大原記念病院グループでは、2027年の移転実現に向け、着実に準備を進めており、本採用もその取り組みの一環です。移転プロジェクトの詳細はこちら
-
医療と介護の総合力POINT 03
機能分化と連携 | 高度急性期病院との密接な連携
京都大原記念病院はリハビリテーション専門病院として、常に高度急性期病院との連携のもとで医療を提供しています。入院される患者様の70%以上が、京都市内をはじめとする約40カ所の高度急性期病院からの紹介によるものであり、特殊な疾患を有する方や重度の患者様など、亜急性期レベルの管理が求められるケースにおいても、スムーズな連携体制のもとで対応しています。(具体的な連携内容については、ぜひ面談の際にお尋ねください。)長年にわたりリハビリテーション医療に特化して取り組んできたことで、当院の機能は明確に位置づけられ、それを必要とする高度急性期病院との間には、目に見えない信頼関係が築かれてきました。この信頼を基盤とする連携体制こそが、私たちが提供する良質な医療の礎となっています。

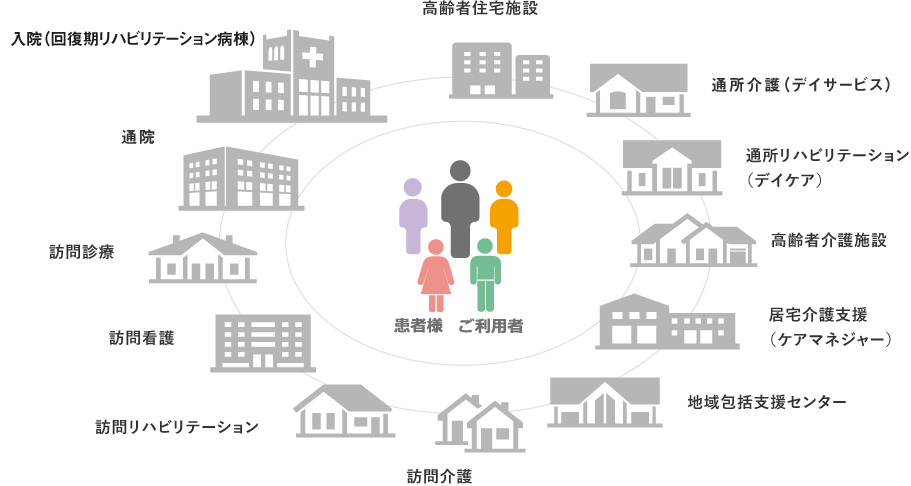
グループネットワークによる包括的ケア
患者様の長い人生の中で、医療が関わる期間はごくわずかに過ぎません。回復期リハビリテーション病棟を退院された後も、人生は続き、そこには引き続き必要な支援が存在します。京都大原記念病院グループでは、リハビリテーション医療を中心に、在宅医療・介護サービス、介護施設、高齢者住宅といった幅広い分野を総合的に展開しています。中でも、病院と介護老人保健施設、特別養護老人ホームが廊下で直結し、包括的な高齢者ケアを実現する拠点は、グループの中心的な存在です。入院中のリハビリ治療はもちろんのこと、退院後の生活を見据えた支援にも、グループの総合力を活かして対応しています。入退院支援のキーパーソンとなる医療ソーシャルワーカーや介護部門のケアマネジャーなどが毎月の症例報告を通じて内部連携を強化する組織文化が根付いています。こうして養われる視点から患者様一人ひとりに最適な支援を行い、継続的かつ包括的なケアの提供、リハビリテーションを中心に医療介護の面展開によるきめ細かなサポートで安心を提供します。
-
充実したワークライフ
バランスの実現POINT 04モデル常勤医のデータ
-

週労働
37.5 時間通常8:30~17:00(休憩1時間含む)の週5日勤務となります。急性期治療後、症状が安定した患者様を受け入れる特性もあり、メリハリのある働き方が可能です。 -

原則
土・日・祝 休み原則として、土・日・祝・年末年始(12/30-1/3)が休みとなっています。年末年始にご勤務される場合は別途手当が支給されます。 -

当直 週1回 程度
当直は週1回程度で、別途手当が支給されます。当直室は個室をご用意しています。 -

時間外
オンコール対応
ほぼなし時間外オンコール対応はほぼなく、原則として当直医が対応しています。 -

子育て サポート
勤務時間などご家庭状況をお伺いしながら柔軟に検討・調整します。 -

女性活躍
サポート在籍医師11名のうち女性医師は5名(45.4%)。医師に限らず、あらゆる職種がライフステージに応じて長く働ける環境づくりに努めています。
-
-
幅広い視野で医療の
未来を築く仲間をPOINT 05
京都大原記念病院グループは、「患者様・利用者様の不安を取り除き、いつでも安心してご満足いただける医療・介護サービスを真心こめて提供いたします。」という理念のもと、事業を展開しています。私たちが提供する医療は、治療の質を高めることに加え、患者様が入院し、リハビリに取り組み、退院されるまでのすべての体験を通じて、「大原でリハビリをしてよかった」と実感していただけるよう取り組んでいます。医学的視点からの医療にとどまらず、時には介護の視点から、また医療・介護以外の多様な視点からも医療を捉え、多角的なアプローチを通じて、患者様の満足度向上に努めています。医学に基づく医療を基盤としながらも、サービス業としての側面を意識し、あらゆる施策を検討しています。長く地域医療に貢献していくためには、事業として持続可能なスキームの構築が不可欠です。これまで培ってきた経験と専門性を活かし、事業的視点も取り入れながら、これからの医療のあるべき姿を追求する仲間を募っています。
副理事長メッセージMESSAGE FROM THE VICE PRESIDENT
こんにちは。京都大原記念病院グループ副理事長の児玉直俊(こだまなおとし)です。
当院は、早くからリハビリテーション医療を中核に据え、「リハビリといえば大原」と言われるまでに歩みを進めてきました。私自身は2018年、京都近衛リハビリテーション病院の開院とともにグループに加わり、2025年4月より京都大原記念病院の院長を拝命しています。そして2027年には、本院の新築移転という大きな節目を迎える予定です。新たな拠点は旧伏見宮邸跡地という歴史ある場所であり、鴨川や大文字、下鴨神社などを臨む、これ以上ない環境です。地域に根ざした新たな医療のかたちを描くことに「夢」を抱くと同時に、多くの方々から寄せられる期待に必ず応えたいという「責任」も強く感じながら、プロジェクトを進めています。
私はもともと循環器内科出身で、キャリアの途中からリハビリテーション医療に軸足を移しました。急性期ではなかなか実現が難しかった「患者様一人ひとりにじっくりと向き合う医療」が、ここにはあります。患者様やご家族の不安に寄り添い、「不便・不満・不快」を少しでも解消するために、現場の仲間たちと日々知恵を出し合い、仕組みやサービスへと反映させていく——その繰り返しが、リハビリテーション医療の現場を進化させていることを、日々実感しています。
今、病院を取り巻く環境は厳しく、老朽化により建て替えができないことが、閉院に直結する事態すら起こり得る時代です。それは一施設の経営の問題にとどまらず、地域医療全体の崩壊につながる深刻な課題です。だからこそ、私とともにグループの中核を担うという気概を持ち、京都大原記念病院グループという舞台で「これからの医療」を共に表現していける仲間に出会えることを、心から願っています。



